שתלים ודלקות חניכיים: מפגש כואב
בשנים האחרונות יש עלייה במספר השתלות השיניים. במקביל, חלה עלייה חדה במחלות החניכיים סובבות השתל. איך מטפלים - ומתי יש צורך להוציא את השתלים?
מחלת החניכיים סובבת השתלים הדנטאליים (פריאימפלנטיטיס) הופכת לנפוצה יותר ויותר - בקצב הולך וגובר - ככל שמבוצעות יותר השתלות שיניים. הסיבה לכך הגיונית: השתלים, לא משנה עד כמה יהיו אסתטיים ופרקטיים, לעולם לא יתפקדו כשיניים אמיתיות. קיימים הבדלים מהותיים, מבחינה ביולוגית, בין השתל הדנטלי לבין השן הטבעית. מקורות אספקת הדם לסביבת השתל מופחתים, הרכב רקמת החניכיים סביב השתל שונה והסיכוי להתפתחות דלקת עולה.
הטיפול במחלות החניכיים סובבות השתל מורכב ויקר יותר, ביחס לטיפול במחלת חניכיים סביב השן הטבעית.
מה מאפיין את מחלות החניכיים סובבות השתלים הדנטאליים?
מיד לאחר התקנת השתלים ובמשך השנים לאחר מכן, מצטברים חיידקים רבים סביב השתלים ובסמוך לקו החניכיים; כך, נוצרת דלקת מקומית שמתבטאת בנפיחות, בדימום ובאודם. אם הדלקת בחניכיים סביב השתל אינה מטופלת מידית, הדלקת מעמיקה - ומתחילה פגיעה בעצם התומכת בשתל.
תהליך אובדן העצם סביב השתל הינו הדרגתי, אך מהיר באופן יחסי; הזנחה ממושכת וחוסר טיפול עלולים להוביל למקרים בהם אין ברירה - ויש צורך להוציא את השתלים. מצב זה מלווה בנזק נרחב לעצם הלסת. ניתן לחלק את מחלות החניכיים סובבות השתל לשני סוגים עיקריים: Peri-implant mucositis ו-Peri-implantitis. הראשונה, (Peri-implant mucositis), הינה דלקת הפיכה ברקמות הרכות סביב שתל מתפקד; והשנייה (Peri-implantitis) מוגדרת כתהליך דלקתי, המאופיין באחד או יותר מהסימנים הבאים: אבדן תמיכת עצם ורטיקלית (בעלת צורת צלוחית סביב השתל), כיס פריודונטלי מעל 4 מ"מ, נפיחות ואדמומיות של הרקמה וניידות של השתל. אבדן העצם הינו המאפיין העיקרי, המבדיל בין שני מצבי הדלקת.
מדוע הדלקת המאפיינת את מחלות החניכיים סובבות השתלים נחשבת "דרמטית" במיוחד?
הסיבה לאפקט החזק של הדלקת סביב השתל היא השוני האנטומי, בין השן הטבעית לבין השתל. בשתלים דנטליים, קיים מגע ישיר של הדלקת עם העצם סביב השתל. ללא טיפול נכון ומזורז, הדלקת מתקדמת - ופוגעת בתאחיזת העצם סביב השתל, בצורה חזקה ותוך זמן קצר. 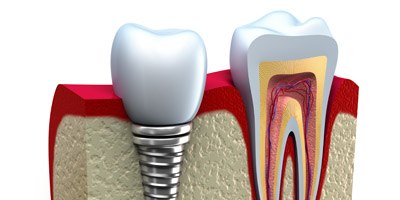
מדוע הדלקת המאפיינת את מחלות החניכיים סובבות השתלים נחשבת "דרמטית" במיוחד?
הסיבה לאפקט החזק של הדלקת סביב השתל היא השוני האנטומי, בין השן הטבעית לבין השתל. בשתלים דנטליים, קיים מגע ישיר של הדלקת עם העצם סביב השתל. ללא טיפול נכון ומזורז, הדלקת מתקדמת - ופוגעת בתאחיזת העצם סביב השתל, בצורה חזקה ותוך זמן קצר.
איך מטפלים בדלקת זו?
החיידקים הם ה"שחקנים הראשיים" באטיולוגיה של דלקות ברקמה הסובבת את השתל. קיימים הבדלים באוכלוסיית החיידקים, בין אתר בריא לבין אתר המציג סימני דלקת: בכיסים מודלקים סביב שתלים, נמצאו חיידקים הנחשבים כפתוגנים פריודונטליים. השיניים והרקמות האוראליות מהוות מאגר של חיידקים פריופתוגנים ועל כן יש להשיג בריאות פריודונטלית, קודם להתקנת השתלים. הטיפול ב- Peri-implant mucositis הינו יעיל למדי; לעומת זאת, טיפול במקרים של Peri-implantitis הינו פחות פרדיקטבילי.
הטיפול במחלת חניכיים סובבת שתל דומה באופיו לטיפול במחלת חניכיים סביב שיניים. הטיפול ניתן תוך שימת דגש על ניקיון הפה והורדת העומס החיידקי והרחקת המשקעים שיוצרים החיידקים, על גבי פני שטח השתלים. במקרים של פגיעה בעצם, קיים צורך בשילוב טיפול אנטיביוטי מקומי ופעולות כירורגיות. במקרים בהם הנזק שנגרם לעצם סביב השתל הוא נרחב מאוד, יש צורך בפעולה כירורגית להסרת השתלים, הכוללת גם בניית עצם.
אצל מי מטפלים?
חשוב לפנות למומחה לרפואת חניכיים (פריודונט) לאבחון, טיפול ומעקב - לשמירה על בריאות הפה והרקמות סובבות השתל. על הרופא להיות בעל ניסיון וידע בתחום.
האם וכיצד ניתן למנוע דלקת זו?
הדרישה הבסיסית במניעת דלקת היא שמירה על ניקיון והיגיינת השתלים והשיניים והקפדה על היגיינת הפה, על בסיס יומיומי. בנוסף, יש להקפיד ללכת לתחזוקת שיננית מידי חצי שנה. כמו כן, מיומנות הרופא אשר מבצע את ההשתלה ודיוק מיקום השתלים והכתרים על גבי השתלים, מהווים גורמים משמעותיים, בשמירת בריאות החניכיים סביב השתל -לאורך זמן. כדאי לברר היטב על רמת איכותם של השתלים: שתלים באיכות גבוהה משפיעים גם על הצטברות החיידקים סביבם.
מהי הקצעת שורשים ומהי מטרתה?
במקרה של דלקת חניכיים מתקדמת, נוצרים כיסים בחניכיים, באזור החיבור בין החניכיים והשן או השתל. בכיסים עמוקים, קיימים תנאים אידיאליים להתפתחות חיידקים פריופתוגנים אנאירוביים. מחלת החניכיים פוגעת ברקמות התומכות בשן או השתל. במקרים בהם החיידקים והאבנית יושבים על פני שטח השתל, הם מחלישים את רקמות החניכיים והעצם סביב השתל. ללא טיפול, הפגיעה בעצם תתקדם ותנוע לאורך שורש השן או השתל והנזק יגבר עד לאובדן.
בהקצעת שורשים, מסירים את החיידקים והמשקעים מעומק הכיסים. למעשה, מתבצעת החלקה של משטחי שורשי השן. במהלך ההקצעה, האבנית מוסרת גם מתחת לקו החניכיים - וכן מתבצע סילוק של רקמה מודלקת מדופן הכיסים. 
מה עושים עם מטופל בעל דלקת חניכיים כרונית הזקוק לשתלים?
ראשית, מגבירים את מודעותו להתפתחות דלקת חניכיים סביב שתלים ועל התקדמותה המהירה ונזקיה. לאחר מכן, המתרפא עובר הדרכה להיגיינה אורלית, בשילוב עם סילוק אבנית ו/או הקצעת שורשים. כמו כן, המתרפא יעבור טיפול דנטלי משמר, טיפולי שורש וכל טיפול אחר, הנדרש לשם שמירה על היגיינה אורלית מקסימלית. בסיום תבוצע בדיקה להערכה מחדש של תוצאות הטיפול.
במטופל עם מחלת חניכיים שזקוק להשתלת שיניים, לעיתים קיים גם צורך בכירורגיה פריודונטלית (צמצום כיסים, רגנרציה ועוד). בסיום שלב זה, תבוצע הערכה מחדש - ותוגדר תכנית תחזוקה ומעקב מסודרת.
מה קורה עם מטופל שאינו מקפיד על תחזוקה ומעקב?
מצב זה עלול להוביל לאבדן עצם סביב שתלים, לכישלון השתלים ולסיבוכים ביולוגיים. ניתן למנוע מצבים מסוג זה, ע"י תחזוקה וזיהוי מוקדם.
לסיכום: דלקת סביב שתלים מתקדמת מהר יותר ועמוק יותר אל תוך העצם, מאשר סביב שיניים טבעיות. חיידקים עוברים מכיסים שאריים סביב שיניים, לרקמות סביב שתלים - ועלולים לגרום לתהליך דלקתי ואף לכישלון השתלים. בקרב אנשים עם מחלות חניכיים, חניכיים בריאות מהוות תנאי סף - לפני החדרת שתלים. כמו כן, לאחר התקנת השתלים, על המתרפא להקפיד על טיפולי תחזוקה סדירים אצל שיננית.
ד"ר יניב מאייר וד"ר ערן גבאי הם מומחים לרפואת חניכיים, המחלקה לפריודונטיה, בית הספר להתמחויות ברפואת שיניים, הקריה הרפואית רמב"ם.
סייעה בהכנת הכתבה: רון שגב פינקלמן, כתבת zap doctors.
בואו לדבר על זה בפורום רופאי שיניים - מומחים למחלות חניכיים.
