שתלים דנטליים: איך זה עובד?
שתלים דנטליים הם הפתרון האולטימטיבי לחסר בשיניים. בשנים האחרונות, ישראל הולכת ונעשית בירת ההשתלות. כיצד הפכה השתלת שיניים לכה פופולרית? מדריך
שתלים דנטליים הם ברגים או צילינדרים העשויים סגסוגת טיטניום - ומטרתם להחליף את השורשים של שיניים חסרות. השתלים נותנים מענה לחסר שיניים חלקי או מלא - וניתן להשתמש בהם במקרים של חסר שן אחת, או אפילו חסר מלא של כל השיניים בחלל הפה.
חסר בשיניים גורם הן לבעיה תפקודית פונקציונלית (למשל: קושי בנגיסה ו/או לעיסה) והן לבעיה אסתטית. השתלים יעילים בפתרון שני ההיבטים הללו. לשתלים מטרות נוספות מעבר לשיקום חסר שיניים. כך, לדוגמא: יש שתלים המשמשים נקודות עיגון בטיפולים אורתודונטיים.
שתלים דנטליים מוחדרים אל עצם הלסת. לאחר החדרתם, עוברים השתלים תהליך קליטה בעצם; ובהמשך, הם מהווים עוגן לכתרים המתחברים אליהם - ומחליפים את כותרות השיניים.
כיצד מתבצעת השתלת שתלים דנטליים?
תהליך טיפולי זה, הוא תהליך רב שלבי. תהליך ההשתלה כולל, בראש ובראשונה, בדיקה קלינית ואיסוף מידע מפורט על מצבו הכללי של המטופל; ועל מצבו הדנטלי, בפרט. על הרופא המשתיל לדעת במדויק מהן מחלות הרקע של המטופל ואיזה תרופות הוא נוטל באופן קבוע, מהי רמת ההיגיינה עליה הוא שומר, מהם הרגליו, האם הוא מעשן - וכמה? 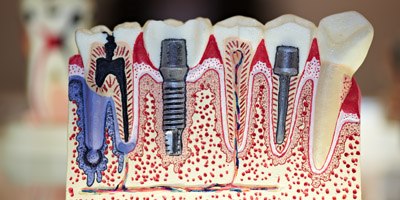
כל הפרמטרים הללו ישפיעו על הטיפול ועל תוצאות ההשתלה. עישון כבד, סוכרת שאיננה מאוזנת, היגיינה אורלית לקויה, איבוד תמיכת עצם שהביאה לאבדן שיניים ללא טיפול - כל אלה יפגמו בהצלחת ההשתלה; תרופות המעכבות קרישת דם או תרופות המעכבות שחלוף עצם במיקרים של אוסטאופורוזיס או סרטן בעצמות משפיעות באופן קריטי על ההשתלה ויש להיערך לכך מראש. לעתים יש צורך בתקשורת ובשיתוף פעולה עם הרופא הכללי המטפל, כאשר מדובר בחולים סיסטמיים מורכבים - לצורך שינוי טיפול תרופתי סיסטמי, כדי לאפשר את ההשתלה. לעתים דרושות בדיקות מעבדה, כגון בדיקות דם שונות - כדי להשלים את התמונה הכללית, טרם ההשתלה.
בשלב השני, יש לטפל בפתולוגיות בחלל הפה טרם ההשתלה. יש לאבחן נגעים, אם קיימים כאלה - ולטפל בכל פתולוגיה, אם קיימת. אין לבצע השתלות, אם מסתתר פצע או כיב - שאינו מתרפא בחלל הפה ועלול להתברר כנגע סרטני. על כן, שלב זה (טרום ההשתלה) כולל בדיקה מדוקדקת של הרקמות הקשות והרכות בתוך הפה ומחוצה לו; שלב זה הכרחי, טרם קביעת תכנית הטיפול.
בשלב השלישי, נקבעת תכנית טיפול - ומבוצעות הדמיות לקביעת כמות העצם הזמינה להשתלה ואיכותה.
בשלב הבא, אם המטופל נמצא מתאים לשיקום שיניים חסרות, על ידי שתלים דנטליים; ואם כמות העצם ואיכותה מספקות - יתחיל תהליך ההשתלה עצמו. על פי רוב, בשלב ראשוני, ניתנת אנטיביוטיקה למניעת זיהום כשעה טרם ההשתלה - ומספר ימים אחריה. ההשתלה מתבצעת במרפאה, תחת הרדמה מקומית. במקרים בהם מדובר בטיפול רחב היקף במיוחד וכן במקרים בהם המטופל סובל מחרדה דנטלית, ניתן להרדים את המטופל - בסיועו של רופא מרדים.
במהלך הטיפול, החניכיים מופשלות - והשתלים מוחדרים, לאחר קידוח בעצם - בתנאים מבוקרים; לסיום, החניכיים נתפרות. לעתים ניתן, כבר במעמד ההשתלה, להרכיב על השתל גשר או כתרים זמניים.
השלב הבא הוא שלב הריפוי, הכולל תקופת ריפוי בת שלושה עד ששה חודשים, במהלכה העצם והשתל מתחברים זה לזה.
עם השלמת תהליך הקליטה, ניתן להרכיב על השתל המעוגן בעצם - מבנה וכתר המשחזרים את כותרת השן.
ומה עושים אם המטופל איננו מתאים להשתלת שיניים? אם כמות העצם איננה מספיקה?
זהו אכן מצב שעלול לקרות. לא מעט מטופלים מאבדים מנפח העצם בשל גורמים שונים. עצם נספגת עקב איבוד שיניים. ברגע שנעקרות שיניים העצם שאחזה אותן מתחילה להיספג. מחלת חניכיים גורמת גם היא לאיבוד עצם. נפח הסינוס המקסילרי, שהוא חלל מעל השיניים האחוריות בלסת העליונה, גדל לאחר איבוד שיניים על חשבון העצם. נפח עצם ניכר אובד לאחר כריתה של גידולים שפירים או ממאירים מהלסתות ולאחר הוצאת ציסטות. ניתן להחדיר שתלים גם בעצם שהושתלה לאחר טיפולים אלו.
במקרים של חסר בעצם, ניתן לבצע השתלה של אבקת עצם מסוגים שונים, או בלוקים של עצם, בהתאם לסוג החסר. השתלת העצם יכולה להתבצע סימולטנית עם החדרת השתל עצמו, או בשלב מוקדם יותר, בהתאם למידת החסר. כל עוד תימצא מספיק עצם שתיתן אחיזה ראשונית ויציבות לשתל, ניתן יהיה להשלים את חלקה החסר - בעת ההשתלה. במקרים בהם אין מספיק עצם לעיגון ראשוני, יש לבצע השתלת עצם - ורק בשלב מאוחר יותר ניתן להחדיר את השתל.
בחסר עצם באחורי הלסת העליונה, הנובע מנפח סינוסים גדול, ניתן להשתיל עצם בחלקו התחתון של הסינוס וכך להשיג רכס גבוה יותר. הרמת הסינוס יכולה להתבצע בגישה פתוחה הכוללת ביצוע חלון בצידו של הסינוס ובראייה ישירה מרימים את הממברנה המצפה את חלל הסינוס ומניחים עצם בינה לבין רצפתו. שוב על פי אופי החסר השתלים יבוצעו עם הרמת הסינוס או מספר חודשים אחריה. יש מצבים בהם ניתן להשתיל עצם ברצפת הסינוס בגישה סגורה דרך קדח השתל עצמו.
קיימות שיטות נוספות להתמודדות עם חסר עצם מתחת לסינוס המקסילרי.
כמה זמן שורדים שתלים דנטליים בפיו של המטופל?
שתלים דנטליים שורדים כ-10-12 שנים ואף יותר. הישרדותם תלויה, בין היתר, במצבו הסיסטמי של המטופל ובהרגליו - כגון: עישון ושמירה על היגיינת הפה. השתלים מגיבים לתנאים לקויים, בדיוק כמו שהגיבו השיניים לפני תהליך ההשתלה. סוכרת לא מאוזנת או מחלות סיסטמיות אחרות, עישון כבד, אי שמירה על ניקיון ועוד - כל אלה יקצרו את משך הישרדותם של השתלים. 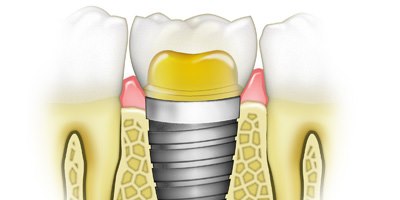
סוכרת לא מאוזנת, עישון כבד והיגיינה אורלית לקויה - כל אלה עלולים לגרום לשלל מצבים בלתי רצויים. מטופלים עם מחלת חניכיים, מעשנים כבדים ומטופלים שאינם עוברים טיפולי שיננית סדירים ואינם נתונים תחת מעקב וביקורת אצל רופא שיניים מטפל, למרות הצורך בכך, עלולים לאבד את השתלים.
כך, למשל, עלול להתפתח מצב בו העצם סביב השתל נספגת, עקב התפתחות של דלקות כרוניות או חריפות. מצב זה מכונה "פריאימפלנטיטיס" ומתאר תהליך של ספיגת העצם המעגנת את השתל. תהליך זה גורם לאבדן השתל.
האם השתלים עלולים שלא להיקלט גם בשל גורמים אחרים?
כן. באחוז נמוך של המקרים, השתל נדחה בטווח המידי; כלומר: כבר בעת השיקום, או אפילו קודם לכן. מדובר במצב בו השתל איננו עובר קליטה על ידי העצם - ולא מתחבר אליה. התהליך יכול להתרחש ללא סימפטומים מיוחדים או להיות מלווה בכאבים וסימני דלקת אחרים.
מה עושים במצב זה?
בדרך כלל, מסירים את השתל, מאפשרים לאזור להחלים - ואז חוזרים מהתחלה על תהליך ההשתלה.
ד"ר רונית ליברמן היא מומחית בכירורגית פה ולסתות במרפאת "לב השן".
סייעה בהכנת הכתבה: נגוהה שפרלינג, כתבת zap doctors.
