ירידה בראייה? כל הסיבות האפשריות
הראייה נחלשת? כדאי להיבדק ולא להזניח. ייתכן שמדובר במחלת קרנית, פגיעה בעדשה, בזגוגית או ברשתית, גלאוקומה, קטרקט או AMD - כל הבדיקות וכל הטיפולים

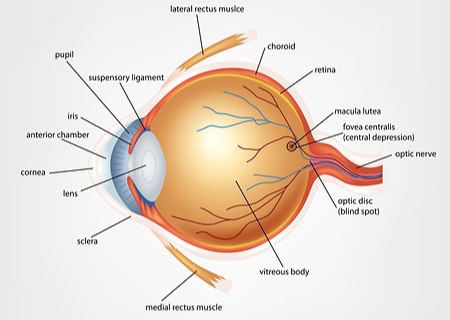
ירידה בראייה היא תסמין העלול להיגרם מפגיעות שונות ומגוונות בבריאות העין ולהעיד על מגוון רחב של בעיות ומחלות בחלקי העין השונים. קרני האור המועברות אל העין עוברות דרך ארוכה וחודרות את שכבות העין השונות בדרכן אל הקולטנים, המתרגמים אותן בעזרת ריאקציות כימיות וחשמליות. מבחינה אופטית, קרני האור חודרות לעין דרך הקרנית, האישון, העדשה והזגוגית - ומתרכזות בנקודה קטנה במרכז רשתית העין. המידע החזותי מועבר דרך עצב הראייה לעיבוד בחלקו האחורי של המוח.
כל הפרעה בדרך הארוכה והמורכבת של קרן האור עד לעיבודה הסופי לתמונה עלולה לגרום, למעשה, לירידה או לפגיעה בחדות בראייה.
מהם הגורמים השכיחים לירידה בראייה?
מחלות קרנית העין: קרנית העין היא עדשה שקופה רבת עוצמה, הנמצאת בקדמת העין ומרכזת את קרני האור. פגיעה בשקיפות העדשה עלולה להוביל לליקוי ראייה: מחלות קרנית מולדות, צלקות לאחר זיהומים בקרנית, עיוות מבנה הקרנית (למשל קרטוקונוס), בצקת קרנית וחבלות.
פגיעה בעדשת העין: תפקידה של העדשה כולל ריכוז נוסף של קרני האור ומיקוד התמונה בתהליך הקרוי 'אקומודציה'. העדשה אמורה להיות זכה כבדולח, ולכן פגיעה בשקיפותה תוביל לירידה בראייה: קטרקט (ירוד). קטרקט המתפתח בגיל מבוגר הוא הסיבה השכיחה ביותר לכך, אך ישנן סיבות נוספות: ירוד מולד, לאחר נטילת תרופות מסוימות או לאחר חבלה.
פגיעה בזגוגית העין: זגוגית העין מורכבת מג'ל הממלא את חלל העין, וגם עליו להיוותר שקוף וצלול לצורך מעבר קרני אור בהליך ראייה תקין. בהתאם לכך, כל דימום לתוך חלל הזגוגית יגרום באופן מידי לירידה בראייה. חולי סוכרת, למשל, נמצאים בקבוצת סיכון לפתח דימומים מעין אלה לאחר דימום מכלי דם לא תקינים, שהתפתחו ברשתית ופרצו לזגוגית.
בעיות ומחלות ברשתית העין: הרשתית מורכבת מרקמת עצבית, ההופכת ומתרגמת את אנרגיית האור לאנרגיה חשמלית וכימית. רשתית העין והרקמות התומכות בה עובדת ללא הרף (גם בזמן השינה) וצורכות לשם כך אנרגיה רבה. מחלות שונות, לרבות AMD (מחלת ניוון הרשתית של הגיל) מלוות בירידה בראייה, המתחילה בפגיעה בראייה המרכזית ובהמשך עלולה להוביל לעיוורון. חסימת כלי דם ברשתית עורק או ווריד, ןמחלת הסוכרת עלולות להוביל אף הן לפגיעה בתפקוד הרשתית - שתתבטא בירידה בראייה.
בסביבת הרשתית עלולים להתפתח גידולים ממאירים שונים או גרורות של גידולים ברקמות אחרות בגוף ולפעמים ירידה בראייה או ממצא אחר בעין עלולים להוות התסמין הראשון המחשיב לכך.
פגיעה בעצב הראייה: עצב הראייה - הוא העבה ביותר בגוף האדם כעצב בודד וכולל כמיליון ומאתיים אלף סיבים. הוא אחראי על העברת המידע החזותי הרב המועבר אל המוח לעיבוד התמונה.
ישנן מחלות רבות העלולות להיות קשורות לעצב זה ולגרום, בין היתר, לירידה או לאיבוד ראייה. ניתן להזכיר מחלות כמו אופטיק נאוריטיס (דלקת בעצב הראייה), ומחלת ה-AION הפוגעת באספקת הדם לעצב הראייה.
גלאוקומה היא מחלה בה מתפתח לחץ תוך עיני מוגבר, הפוגע בעצב הראייה דבר העלול להוביל לפגיעה בשדה הראייה ובחדות הראייה.

מתי נלווים לירידה בראייה תסמינים נוספים?
התשובה תלויה באופי הפגיעה או המחלה, כך שלגורמים שונים עלולים להתלוות תסמינים שונים. למשל, כאשר מדובר בירידה פתאומית בראייה, הנגרמת כתוצאה מקרע או היפרדות רשתית, יכולים להתלוות הבזקי אור ומעין "וילון" שחור מול העין, המפריע לראייה. ירידה הדרגתית בחדות הראייה ואיכותה או שינוי בתשבורת (מספר המשקפיים) בגיל מבוגר עלולים להוות תסמין להתפתחות ירוד.
הופעה פתאומית של כאבים בעין עם אודם עלולה להיגרם מזיהום בקרנית, כמו למשל זיהום על רקע פטרייתי או הרפטי (וירוס הרפס), או כתוצאה מזיהום חיידקי לאחר חבלה או מהרכבת עדשות מגע.
מהו האבחון שיתבצע למי שמתלונן על ירידה בראייה?
ככלל, חשוב לדעת שכל ירידה פתאומית בחדות הראייה בעין אחת או בשתי העיניים מחייב התייחסות מידית ובדיקה דחופה של רופא עיניים. מצבים כמו זיהום בקרנית, זיהום בארובת העין, חבלה לעין, הפרדות רשתית, התקף גלאוקומה חריף, פגיעה בעצב הראייה ומצבים נוספים נחשבים מצבי חירום רפואי, שללא אבחון מהיר וטיפול מתאימים עלולים להוביל לפגיעה בלתי הפיכה בראייה.
לא כל ירידה הדרגתית בראייה או שינוי במספר המשקפיים מצריך פניה דחופה לרופא העיניים. בירור ירידה בראייה שאינו דחוף יכול להתבצע ע"י רופא עיניים במסגרת קופת החולים בשילוב אופטומטריסט הבודק את התשבורת.

מהן הבדיקות שרופא העיניים אמור לבצע, על מנת לאבחן את המצב?
רופא העיניים עורך בדיקה יסודית, בעזרת המכשור שבידיו, ובוחן את מצב העין מהקרנית ועד לרשתית ועצב הראייה. בהתאם למקרה, הרופא יכול - לצורך האבחון - להיעזר בבדיקות עזר שונות ביניהן:
1. בדיקת תשבורת (רפרקציה): בדיקה המבוצעת ע"י מיכשור אופטי או ע"י אופטומטריסט לקביעת התיקון האופטי הנדרש, כמו למשל בהתאמת משקפיים.
2. בדיקת מיפוי קרנית: מיפוי טופוגרפי של הקרנית, המאפשר קבלת מידע על מבנה הקרנית במטרה לאבחן עיוות במבנה, כמו למשל במחלת הקרטוקונוס בה מתפתח מבנה חרוטי של הקרנית.
3. בדיקת שדה ראייה: בדיקה המאפשרת מיפוי שדה הראייה המרחבי במטרה לקבל מידע על אזורים בשדה הראייה בהם יש ליקוי. תוצאות הבדיקה עשויות גם לסייע בקביעת האבחנה וחומרתה.
4. בדיקת OCT: בדיקת הדמיה אופטית של הרשתית ושל עצב הראייה. בהדמיה זו ניתן לקבל מידע על שכבות הרשתית השונות ומבנה סיבי עצב הראייה, וניתן לאבחן באמצעותה מצבים ששלא קל לאבחנם בהסתכלות ישירה ע"י הרופא, כמו בצקת במרכז הרשתית או הידקקות סיבי עצב הראייה.
5. הדמיית CT: של ארובת העין: במטרה לאבחן גידולים שונים, שברים ברצפת הארובה או תהליכים זיהומיים בארובת העין.
6. בדיקת MRI: במטרה לזהות פגיעות עצביות בעין או במוח.
7. אולטרסאונד : הדמיה המאפשרת זיהוי מצבים כמו גידולים, דימום בחלל הזגוגית או הפרדות רשתית כבדיקות משלימות לבדיקה הקלינית.
מהן דרכי הטיפול הרווחות, במצב של ירידה בראייה?
הטיפול, כמובן, יהיה בהתאם לאבחון של הבעיה הגורמת לירידה בראייה.
עכירות בקרנית, שנגרמה למשל לאחר טראומה או זיהום קשה שהותירו בה צלקת, תוכל להיפתר לעיתים על ידי השתלת קרנית מתורם.
כיב בקרנית - הטיפול הוא טיפול נוגד זיהומים חיידקיים, פטרייתיים, ווירוסים. בחלק מהמצבים הטיפול כרוך באשפוז בבית החולים בניסיון למזער ככל שניתן את הנזק לקרנית.
קטרקט ניתוח קטרקט נחשב לאחד הניתוחים הנפוצים בעולם המערבי, אם לא הנפוץ ביותר. במהלכו, עדשת העין העכורה מוחלפת בעדשה מלאכותית, העשויה לשפר את חדות הראייה בעין, ובהתאם לסוג העדשה אף להוות, בחלק מהמקרים, תיקון אופטי ותחליף למשקפיים. בארץ נערכים מדי שנה כ-55,000 ניתוחי קטרקט.

AMD- ניוון רשתית של הגיל: מדובר במחלה נפוצה ביותר בגיל המבוגר, שבעבר הובילה במקרים רבים לעיוורון. בשנים האחרונות פותחו תרופות שונות המוזרקות לחלל הזגוגית במטרה להקטין את התפתחות כלי הדם הבלתי תקנים שהתפתחו, ולמזער את הנזק שהם יצרו. בין יתר התרופות הללו נכללות אבסטין, לוסנטיס, אייליה ועוד. המחקר בתחום זה נרחב מאוד, ומידי שנה נוספים טיפולים חדשים בתחום.
טיפול בגלאוקומה: מחלה זו מופיעה בכ-2% באוכלוסייה. בני משפחה מדרגה ראשונה לחולה גלאוקומה נמצאים בסיכון מוגבר לפתח את המחלה, ולכן גילוי מוקדם חשוב ביותר. במידה ומאובחנת גלאוקומה, הטיפול נקבע לפי דרגת המחלה: בשלבים מוקדמים ניתן יהיה לבחור תכשיר תרופתי בטיפות, ובשלבים מתקדמים יותר ישנם טיפולי לייזר שונים וניתוחים.
תפקידו של האופטומטריסט בטיפול בליקוי ראייה
ככלל, רופא העיניים מטפל במצבים רפואיים והאופטומטריסט מסייע בהתאמת התיקון האופטי הנדרש להשלמת הטיפול, במידה והדבר נדרש. כשמדובר בליקוי ראייה באדם צעיר, שניתן לתקנו באמצעים אופטיים וכשנשללה בעיה רפואית, האופטומטריסט יכול לסייע בהתאמת משקפיים על מנת לשפר את חדות הראייה. כך הדבר גם אצל אנשים מבוגרים כשיש שינוי בהתאמת המשקפיים. שיתוף פעולה בין רופא העיניים לאופטומטריסט חיוני ביותר: אופטומטריסט מיומן ומנוסה יידע לזהות מצבים רפואיים שונים הדורשים התייחסות של רופא עיניים, ויידע להפנות אליו את המטופל לבדיקה בהקדם. כשרופא עיניים עורך בירור, ומזהה בעיה שניתן לפותרה באמצעים אופטיים, הוא יפנה את המטופל לאופטומטריסט להשלמת הטיפול האופטי. תחומים נוספים בהם עוסק האופטומטריסט מעבר להתאמת משקפיים הם אורטופטיקה תחום הכולל הערכת תנועות העיניים ופזילה, כבדיקה משלימה לרופא העיניים העוסק בפזילה, ותחום הראייה הירודה (low vision) הכולל התאמת אביזרים אופטיים מיוחדים לכיבדי ראייה.
האם ישנה דרך לצמצם את הסיכון לירידה בראייה, או להימנע ממנה?
חשוב להבהיר, שאנשים הנמצאים בסיכון מוגבר למחלות עיניים (כגון חולי סוכרת, מטופלים עם היסטוריה משפחתית של גלאוקומה מדרגה ראשונה וכו') - חייבים להקפיד על שגרת בדיקות מעקב תקופתיות. גם אנשים הסובלים מקוצר ראייה גבוה חייבים להיבדק לעתים באופן תקופתי כדי לאתר מצבים מוקדמים, דוגמת חורים ברשתית העלולים להוביל להיפרדותה.
בנוסף, מומלץ מגיל 40 ואילך להיבדק אחת לשנה על ידי רופא עיניים; מודעות ובדיקות מעקב תקופתיות יבטיחו גילוי מוקדם של בעיות, שהיא המניעה הטובה ביותר.
ד"ר אורי מלר הוא רופא עיניים בכיר ומנתח במרכז הרפואי "עיניים" ובמרכז הרפואי קפלן.
סייעה בהכנת הכתבה: מארי-רוז גוטמן, כתבת zap doctors.
בואו לדבר על זה בפורום הסרת משקפיים בלייזר ושיפור הראייה.
