מידע עדכני בנושא צינתור לב
במחלת לב כלילית חולים כ-500,000 איש בישראל - מה הגורמים? מהם דרכי הטיפול ומה חדש בנושא?
לפי הנתונים הנמצאים בידינו כיום - במחלת לב כלילית חולים כ-500,000 איש בישראל. הגורם לכך הוא בדרך-כלל, רובד שומני (פלאק טרשתי) שחוסם או מצר קטע בחלל הפנימי של העורק המוביל דם ללב, ולא מאפשר מעבר דם וחמצן החיוניים לתפקוד הלב.
בישראל נאמד מספרם של החולים הנזקקים לצינתור טיפולי לפתיחת העורק החסום בכ-20,000 חולים בשנה. 30,000 חולים נוספים עוברים כל שנה צינתורים אבחוניים בלב או צינתורים אבחוניים וטיפוליים בעורקים נוספים המובילים דם למוח, לכליות, לבטן ולגפיים התחתונות.
צינתור הלב מספק מידע מדויק ומפורט לגבי פעילות הלב ומצב העורקים המזינים אותו, והוא נעשה באמצעות החדרת צנתר (צינורית דקה, ארוכה וגמישה) לתוך הגוף, דרך עורק המפשעה או דרך העורק הרדיאלי ביד. המידע המושג בצינתור עוזר לרופא הקרדיולוג לאבחן במדויק את הבעיה הלבבית שממנה סובל החולה, ולבחור את הטיפול המתאים ביותר. צינתור לב מאפשר לבדוק את כלי הדם המזינים את הלב בדם עשיר ובחמצן, וכן מאפשר להעריך את פעילות המסתמים והתכווצות שריר הלב.
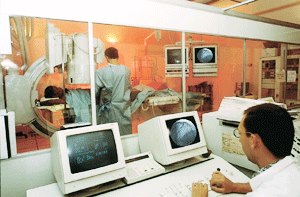
פעולת זו מתבצעת בחדר מיוחד הנקרא גם מעבדת צינתורים. במעבדה מוצבת מצלמת רנטגן, וכמו כן מוצבים בו מסכים המאפשרים צפייה בהליך בזמן אמת, וכמובן - מכשירי צינתור הלב.
צוות המצנתרים כולל רופא קרדיולוג מצנתר, אחות המתמחה בצינתורים, ביו-טכנאי וטכנאי רנטגן. במהלכו מחובר החולה למכשירים שונים לניטור אלקטרוקרדיוגרפי ולחץ דם. הצינתור מאפשר מדידת לחצים שונים בתוך הלב והזרקת חומר ניגוד לצורך הדגמת כלי הדם בלב ובמקרה הצורך מחוץ ללב. בפעולה המבוצעת בעורקי הלב (העורקים הכלילים), מוזרק חומר ניגוד לעורקי הלב, ומבוצעים צילומי רנטגן. צילומים אלה עוזרים לאתר אזורים של הצרויות בעורקים הכליליים, להעריך את חומרתם ולבחור את הטיפול המתאים.
באופן כללי, בדיקת צינתור נחשבת בדיקה בטוחה למרות פוטנציאל הסיכון הקיים בכל פעולה פולשנית.
הסיכונים האפשריים כוללים דימום תת עורי במקום החדרת הצנתר. לעתים רחוקות יותר ייתכנו זיהומים, הפרעות בקצב הלב, וצורך בניתוח מעקפים דחוף, התקף לב או שטף דם במוח. מוות כתוצאה מכך הוא מאוד נדיר, ובדרך-כלל מבטא חומרה קשה של מחלת לב קיימת.
חומר הניגוד המוזרק לעורקי הלב, מתפנה מהגוף דרך הכליות ועלול לגרום להפרעה קשה בתפקוד הכליות. ישנם מטופלים העלולים לפתח תגובה אלרגית לחומר הניגוד. באם ידועה מראש תגובה כזו נדרשת הכנה תרופתית מראש, ולכן יש להיות גלויים עם הצוות הרפואי ולדווח על כל רגישות ידועה או בעיה בהיסטוריה הרפואית.
המושג צינתור לא פולשני הנו מטעה היות שלא ניתן לצנתר את עורקי הלב ללא שימוש בצנתר. יחד עם זאת ניתן כיום לבצע הדמיית עורקי הלב שלא באמצעות החדרת צנתר על-ידי סורק רנטגן תלת-מימדי העושה שימוש בסריקה ממוחשבת בעלת דרגת מהירות ורזולוציה גבוהים ביותר. הבדיקה נקראת CARDIAC CT והיא דורשת הזרקת חומר ניגוד לווריד. בדיקה זו אינה מחליפה את הצורך בצינתור טיפולי היות שלא ניתן לבצע במהלכה פעולה כגון הרחבת העורק על-ידי בלון והשתלת סטנט תומך. בנוסף, ההדמיה המתקבלת מבדיקה זו לא תמיד מאפשרת אבחון ודאי של קיום או היעדר טרשת עורקי הלב, בעיקר בענפים משניים ומרוחקים מאבי העורקים. יחד עם זאת טכנולוגיה זו עשויה להחליף בעתיד, ובמקרים סלקטיביים, את הצורך בצינתור אבחנתי ואף לשמש כבדיקת הדמיה בקרב נבדקים הנמצאים בסיכון גבוה במיוחד להתפתחות טרשת עורקים.
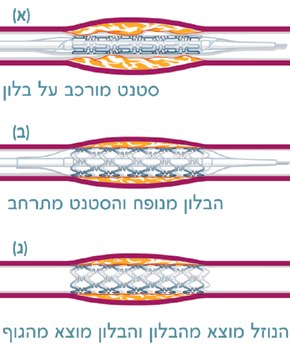
הרחבת העורק הכלילי נעשית בצינתור לב ומיועדת לפתוח את החסימה הנוצרת בגלל טרשת עורקים. טרשת עורקים היא הצטברות של חומרים שומניים ודלקתיים ולעתים אף חומר מסויד בדפנות כלי הדם הגורמים להיצרות העורק ולהפרעה במעבר דם דרכו. הפרעה בזרימת הדם עלולה לגרום במקרים חמורים להיווצרות קריש דם חוסם הגורם להתקף לב. כדי לטפל בבעיה זו מוחדר צנתר עם בלון מיוחד בקצה לתוך העורק עד אזור החסימה. שם מנפחים אותו בלחץ כך שידחק לצדדים את החומר הטרשתי בדפנות העורק ויפתח מעבר רחב יותר לזרימת הדם. לאחר מכן מתבצעת פעולה של השתלת סטנט תומך לייצוב אזור החסימה ולמניעת חסימה מיידית בעורק. תומכונים (סטנטים) הם גלילי רשת מתכתיים דקים ביותר המורכבים על הבלון. כאשר מנפחים את הבלון, הסטנט נצמד לדפנות העורק, כאשר מרוקנים את הבלון, הסטנט נשאר במקומו והעורק נשאר פתוח. מטרת הסטנט היא לשפר את התוצאות המיידיות וארוכות הטווח של הרחבה באמצעות בלון, ובכך למנוע היצרות מיידית חוזרת או ארוכת טווח של העורקים הכליליים. במקרים מסוימים תידרש הרחבה של מספר הצרויות בו-זמנית באותו עורק או בעורקים שונים, ולפיכך תידרש השתלה של מספר סטנטים באותה פעולה. בקרב חלק מהחולים, תיתכן הצרות או חסימה חוזרת של הסטנט באזור ההשתלה. ניתן למנוע תופעה זו על-ידי שימוש בסטנטים חדישים המצופים בתרופה המונעת הצרויות חוזרות בתוך הסטנט
סטנט מסוג "סייפר", פרי פיתוחה של חברת ג'ונסון & ג'ונסון, הוא תומכן מצופה בתרופה "ראפאמיצין" (שם נוסף לתרופה הוא "סירולימוס") התרופה משתחררת באופן מקומי במשך מספר שבועות, ומונעת גדילה מואצת של תאים באזור הסטנט. בכך מתעכבת הישנות הצרויות בתוך הסטנט. המניעה איננה מוחלטת אך בניסיונות שונים שנערכו בעולם ובישראל, מסתבר שסטנט מסוג "סייפר" מקטין את שכיחות ההצרויות החוזרות בעורקי הלב באופן דרמטי ביחס לסטנט רגיל שאיננו מצופה בתרופה. לפיכך, השימוש בסטנט מסוג "סייפר" משפר באופן משמעותי את תוצאות הצינתור לאורך זמן, ומונע צורך בצינתורים ואשפוזים חוזרים. הנהנים העיקריים מהשתלת סטנט מסוג "סייפר" הם חולים הנמצאים בסיכון קליני מוגבר, חולים עם הצרויות מורכבות וחולים הנמצאים בסיכון להיצרות חוזרות ונשנות. נכון לאמצע שנת 2005 בוצעו בעולם יותר ממיליון השתלות של סטנט מסוג "סייפר".

סטנט מסוג "סייפר" בטוח לשימוש בחולים מצונתרים ובמקרים שנמצאו מתאימים מבחינה רפואית. הסכנה העיקרית לאחר השתלת סטנט כלשהו היא היווצרות קרישי דם בתוך הסטנט העלולה לגרום להתקף לב. מצב זה עלול להתרחש בכ-1% מהחולים המטופלים. חשוב לציין שתופעה זו עלולה להתרחש בשכיחות דומה גם בשימוש בסטנט מסוג "סייפר", כמו גם בסטנטים אחרים מצופים או בלתי מצופים.
מה עושים על מנת למנוע תרחיש כזה? המטופל מקבל תרופות מיוחדות לפי הנחיית הרופא תרופות אלה כוללות בדרך-כלל, בנוסף לטיפול קבוע אספירין המדלל את הדם, מקבל המטופל את התרופה "פלביקס". תרופה זו ניתנת על-פי מרשם והוראת רופא למשך מספר חדשים ולאחר השתלת הסטנט.
קיימות חלופות טכנולוגיות לסטנט מסוג "סייפר" הכוללות שימוש בסטנטים מצופים בתרופות אחרות המסוגלות למנוע הצרויות חוזרות בתוך הסטנט. כמו כן קיימות חלופות מחקריות הנמצאות בשלבי פיתוח שונים העושות שימוש בתרופות שונות ובחומרים פולימריים חדשים המיועדים לשפר את תוצאת הצינתור ואת הפעולה הפיזית אף מעבר למושג כיום. הצפי הוא שבעתיד הלא רחוק יתבצע השימוש בסטנטים מצופים בתרופות ברוב החולים המטופלים בצינתור.
הרופא עשוי להמליץ על ניתוח לב פתוח והשתלת מעקפים לעורקי הלב במקרים שבהם טרשת העורקים היא מפושטת וכוללת מספר עורקים, במקרים שבהם לא ניתן לטפל באמצעות בלון או סטנט, או במקרים שבהם קיימת מחלה משולבת בעורקים ובמסתמי הלב.
בניתוח מעקפים משתמשים המנתחים בכלי דם עורקיים הנלקחים מבית החזה או מהיד, או בוורידים הנלקחים מהרגל במטרה לעקוף את החסימות שבעורקי הלב. המנתח מחבר את כלי הדם לעורק - מעבר לסתימה, וכך נוצר מעקף המאפשר זרימת דם תקינה לשרירי הלב. בניתוחי מסתמים המנתח מחליף את המסתם הפגום (דולף או מוצר) במסתם מלאכותי תותב או ביולוגי, ובמקרים אחרים עשוי לתקן אותו. ישנם מקרים שבהם נדרש ניתוח משולב הכולל ביצוע מעקפים לעורקים והחלפת המסתם.
דיאטה דלת שומנים וכולסטרול ותוספת תרופות להורדת הכולסטרול
איזון סכרת - אם קיימת
שמירה על לחץ דם בגבולות הנורמה או טיפול בלחץ דם כנדרש
הפסקת עישון
ירידה במשקל במקרים מתאימים
פעילות גופנית מודרכת במסגרת שיקום לב פעיל
יש צורך בהמשך מעקב רפואי לאחר הטיפול. הרופא המטפל עשוי להמליץ על בדיקות בהמשך ועל הטיפול הרפואי המתאים ביותר. הדרך הטובה ביותר לשמירה על תוצאות חיוביות לאורך זמן היא הקפדה על הוראות רפואיות ודיווח על כל שינוי במצב הבריאותי ועל תופעות לוואי לרופא המטפל.
למידע נוסף - לחץ כאן
