בלוטת הערמונית: תפקידיה וסיבוכיה
בלוטת הערמונית מפרישה נוזל החיוני לתאי הזרע, אך לאחר תקופת הפריון אין לה תפקיד חיוני והיא עלולה לגרום לסיבוכים: דלקות, זיהומים, הגדלה שפירה ולעתים אף סרטן
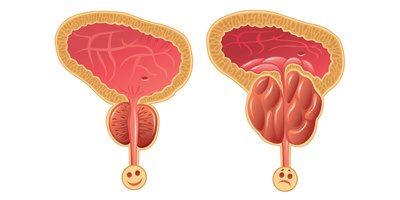
בלוטת הערמונית דומה בצורתה לפרי עץ הערמון ומכאן שמה. הבלוטה ממוקמת במוצא שלפוחית השתן ועוטפת את חלק השופכה הקרוב לשלפוחית השתן. לערמונית תפקיד חשוב בגיל הפוריות, כי הנוזל אותו היא מייצרת חיוני לחייהם של תאי הזרע. לאחר תקופת הפריון אין לה תפקיד חיוני כלל וקיומה כרוך בסיבוכים בלבד.
מהם הסיבוכים הקשורים לערמונית?
הסיבוכים העיקריים הם: דלקות, הגדלה שפירה הגורמת לחסימה ולעיתים להתפתחות סרטן הערמונית.
1. דלקת הערמונית - נפוצה בדרך כלל בגברים צעירים והזיהום לרוב חיידקי ומקורו בשופכה. היא יכולה להתבטא בצורה חריפה, דרמטית וסוערת, המלווה בחום גבוה ואצירת שתן, או בצורה מתונה וכרונית המלווה במיחושים וכאבים מציקים בשיפולי הבטן, עם הקרנה לשק האשכים ולפי הטבעת ועם הפרעה מסוימת במתן השתן. הטיפול בדלקת הערמונית החריפה הוא לרוב אנטיביוטי ולעיתים יש צורך בניקוז שלפוחית השתן על ידי קטטר. חוסר תגובה טובה לטיפול תוביל למצב של דלקת כרונית העלולה לגרום לעקרות.
2. הגדלה שפירה של הערמונית נפוצה מאוד בגברים מעל גיל 50 ואם חלקה הפנימי מצר את המעבר בשופכה ובמוצא השלפוחית, תופענה הפרעות במתן השתן המתבטאות: בהחלשת הזרם, העדר התרוקנות, טפטוף, תכיפות ודחיפות וקימה מרובה במהלך הלילה.
שלפוחית השתן "מתאמצת" להתרוקן וכתוצאה מכך דפנותיה מתעבות ושלפוחית השתן מאבדת מגמישותה. כתוצאה מכך הקיבולת שלה קטנה ואז מתחילות הפרעות בהשתנה ההולכות ומתגברות.
מטרת הטיפול התרופתי היא להוריד את התנגודת במוצא שלפוחית השתן, ולאפשר לשלפוחית השתן "להתאמץ" פחות, להגביר את זרם השתן ולהביא להתרוקנות טובה של השלפוחית. הטיפול התרופתי יימשך כל עוד קיימת תגובה טובה וללא תופעות לוואי, אחרת תישקל אפשרות של ניתוח. צורת הניתוח תקבע בהתאם לגודל הערמונית, גיל החולה, מחלות נלוות. קיימות שתי צורות ניתוח עיקריות: דרך דופן הבטן או דרך השופכה על ידי כריתה חשמלית, לייזר או נידוף.
3. סרטן הערמונית - נחשב לאחד הגידולים הסרטניים השכיחים בקרב גברים ובמיוחד בגילאים המבוגרים. הוא יכול להימצא בתוך בלוטת הערמונית מבלי שהגבר יחוש הפרעה כלשהי. בשנים האחרונות חלה עלייה משמעותית באבחון מוקדם של סרטן הערמונית, בעקבות המודעות הגבוהה למחלה והשימוש בבדיקת דם לסמן ה-PSA. PSA הוא חלבון המיוצר על ידי תאי בלוטת הערמונית ורמתו גבוהה יותר בנוכחות תאים סרטניים או כשמדובר בבלוטה מודלקת או גדולה.
כאשר עולה חשד קליני או מעבדתי לסרטן ערמונית מבצעים ביופסיה מונחית בעזרת סונר דרך החלחולת. לאחר קבלת תשובה פתלוגית של סרטן הערמונית המשך הטיפול מותאם לפי דרגת הגידול, אחוז התפוסה של הגידול וגיל החולה. כמו כן, לפי עומק חדירת הגידול, מעבר לעטיפה של בלוטת הערמונית (קפסולה), הופעת גרורות בבלוטות הלימפה, גרורות בעצמות או באיברים אחרים.
קיימות 3 דרגות סיכון ובהתאם להן נקבע סוג הטיפול. בדרגת סיכון נמוכה מומלץ היום מעקב בלבד. בדרגת סיכון בינונית וגבוהה, בגיל צעיר טיפול הבחירה הוא ניתוח, ובגיל גבוה טיפול קרינתי. בדרגת סיכון גבוהה הטיפול הינו הורמונאלי או בשילוב טיפול קרינתי. כאשר קיימות גרורות הטיפול כולל טיפול כימותרפי בשילוב טיפול הורמונאלי ולעיתים בשילוב טיפול קרינתי פליאטיבי ממוקד.
בשנים האחרונות ניתן לבצע בדיקות גנטיות היכולות לאפיין האם הגידול אגרסיבי או שקט וכן ניתן לקבל תמונה ברורה יותר על גודל מוקד הגידול ומיקומו בעזרת הדמיית MRI. וכמו כן, הגישה הניתוחית נעשתה יותר ויותר סלקטיבית וזאת בשל התחלואה הכרוכה בניתוח ובעיקר הפגיעה בשליטה על מתן השתן ופגיעה אפשרית בתפקוד המיני.
ד"ר מיכאל סביון הוא מומחה לכירורגיה אורולוגית.
סייעה בהכנת הכתבה: נגוהה שפרלינג, כתבת zap doctors.
בואו לדבר על זה בפורום ערמונית (פרוסטטה) מוגדלת.
