מפרצת מוחית: צנתור מציל חיים
ניתן לחיות עד 120 עם מפרצת מוחית, מבלי שהמפרצת תדמם. עם זאת, במקרה של מפרצת גדולה, או במקרה של מפרצת מדממת, צנתור עשוי להציל חיים
1%-5% מאוכלוסיית העולם סובלים ממפרצת מוחית, אך למרבה המזל רוב המפרצות קטנות - וההערכה היא כי כ-85% מהם כלל אינם יודעים שיש מפרצת בכלי הדם של מוחם. הם חיים עם המפרצת "עד 120", מבלי לטפל בה. הסכנה מתחילה כשהמפרצת "נקרעת" ומתחילה לדמם.
כ-1%-4% מהמפרצות עלולות לדמם - ואז קיים סיכון של 50% כי חלילה החולה ימות בבית, או בדרך לבית החולים. 25% מהחולים שמגיעים לבית החולים חוזרים לתפקד באופן עצמאי ונורמטיבי. השאר עלולים ללקות בנכות כלשהי, בהפרעה בדיבור או בהפרעה בתפקודים אחרים.
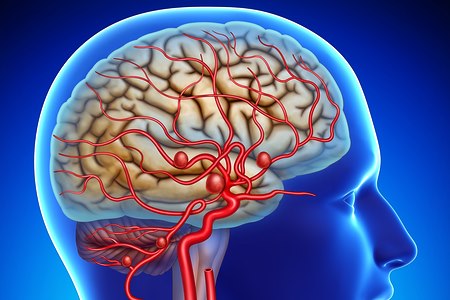
מהי מפרצת מוחית?
המוח עטוף ע"י שלושה קרומים: הפיה, הקרום העכבישי והדורה (שכבה המפרידה בין המוח לעצם הגולגולת).
מפרצת מוחית (Cerebral Aneurysms), היא מקטע של כלי דם במוח, שהתרחב בצורת בלון בגדלים משתנים, כתוצאה מהיחלשות מקומית בדופן כלי הדם המוחי, הגורמת להתרחבותו.
מאחר שדופן כלי הדם של המפרצת חלש, יש לו פוטנציאל להיקרע, מה שגורם לדליפת דם על פני מעטפות המוח - אל תוך החלל העכבישי שבו נמצאים כלי הדם המוחיים הגדולים (תופעה המכונה דימום תת-עכבישי) וליצירת לחץ על רקמת המוח, העצבים המרכזיים או על גזע המוח. במקרה של דימום, ישנו סיכון של 20% לדימום נוסף בשעות ובשבועות הראשונים מאותה מפרצת, שעלול להסתיים בנכות קשה ואף במוות. לכן, זהו מצב חרום שיש לטפל בו - בטווח המיידי של 12-24 השעות הראשונות, בהתאם למצבו של החולה.
מהם הגורמים למפרצת מוחית?
הסיבות הקליניות להופעת מפרצות מוחיות אינן ברורות, אך ההשערה היא שהן תוצאה של היחלשות מקומית בדופן כלי הדם. הגורמים לכך כוללים, בין היתר, פגיעה מולדת בדופן כלי הדם, מחלות גנטיות מסוימות, יתר לחץ דם, עישון, זיהומים מוחיים, מחלות של רקמת החיבור בכלי דם, טרשת עורקים וחבלות ראש. עוד הוכח כי אם יש חולה אחד במשפחה הסובל ממפרצת, יש סיכוי של 20% לכך שיתגלה חולה נוסף, בקרבה הראשונית שלו.
שיעור הנשים הסובלות ממפרצות מוחיות גבוה פי 2 משיעור הגברים - ואם עד לפני מספר שנים סבלו ממפרצות מוחיות בעיקר בני 50-60, הרי שבשנים האחרונות מטופלים גם חולים צעירים יותר. ניתן לומר שהמחלה שכיחה כיום גם בקרב בני 30. ההערכה היא שהירידה בגיל התופעה קשורה לאורח חיים הכרוך בלחץ, בתזונה לא נכונה ובעישון.
מהם התסמינים של מפרצת מדממת?
הביטוי הקליני של מפרצת מדממת (דימום תת-עכבישי) הוא לרוב כאב ראש עז מאוד, המופיע באופן חד ופתאומי. התיאור הקלאסי של האירוע הינו: "כאב הראש החזק ביותר שחוויתי אי פעם". לכך מתווספים קישיון של העורף ( הגבלה בתנועות הצוואר), פוטו פוביה (אי סבילות לאור), בלבול וחוסר התמצאות, בחילות, הקאות ועד איבוד הכרה.
כיצד מתבצע האבחון?
האבחון הראשוני הוא תחקור של הרופא בחדר המיון - ויש לו חשיבות רבה להמשך. אם יש חשד למפרצת מדממת, יישלח המטופל לבדיקת C.T. אם התוצאות תקינות, יבוצע בחולה דיקור מותני של נוזל חוט השדרה, על מנת לבדוק האם ישנם תאי דם אדומים בנוזל מערכת העצבים ( שבאופן תקין אינן צריכות להימצא בנוזל השידרה)
אם נמצא דימום בבדיקת C.T, או שתוצאת הדיקור מצביעה על בעיה, עוברים לאבחון באמצעות בדיקתC.T אנגיוגרפיה, המדגימה את כלי הדם המוחיים ושמעניקה תמונה תלת ממדית - ומאפשרת לזהות מפרצות.
כיצד מטפלים במפרצת מוחית?
בעקבות ההתפתחויות הטכנולוגיות, ניתן כיום לטפל במפרצות מדממות; הטיפול העיקרי כולל התערבות כירורגית לסגירת המפרצת, על מנת למנוע דימום חוזר - ולנתק את המפרצת מכלי הדם. אופן הטיפול מונע ומושפע ממצבו של המטופל: גילו, גודלה של המפרצת, מיקומה, צורתה וכן היסטוריה משפחתית של דימום ממפרצת.
בחולים שלא דיממו, כל עוד קוטרה של המפרצת קטן משלוש מ"מ, המטופל יישאר במעקב הדמייתי תקופתי, הכולל בדיקת MR אנגיו ( המדגימה בצורה יעילה את כלי הדם המוחיים לצורך מעקב) וטיפול בגורמי סיכון, כגון עישון ויתר לחץ דם. במפרצות שגודלן מעל 5 מ"מ, מטפלים לרוב (ב-95% מהמקרים ומעלה) באמצעות צנתור; וביתר המפרצות, באמצעות ניתוח.
כשמדובר במפרצת קטנה מ-5 מ"מ, לא חייבים לטפל בה מיידית - וניתן להשאיר את החולה במעקב, בהתאם להיסטוריה הרפואית של החולה, גילו, רצונו ומידת מורכבותה של המפרצת.
כיצד מתבצע הצנתור?
הצנתור מבוצע דרך המפשעה, בחדר ניתוח שבו יש מכונת אנגיוגרפיה ייעודית, לקבלת תמונה תלת ממדית של המוח. החולה נמצא בהרדמה מלאה - ודרך המפשעה מוחדר קטטר בגודל 2 מ"מ, שמועלה עד לצוואר. דרך הקטטר, מוזרק חומר ניגוד המאפשר להדגים את כלי הדם המוחיים; וכך, אנחנו בונים מעין מפות של כלי הדם במוח - לזיהוי המפרצת ומיקומה.
בשלב הבא, מכניסים לחלל המפרצת קטטר זעיר שקוטרו כ-0.5 מ"מ. דרכו, מחדירים סלילים העשויים מפלטיניום בגדלים ואורכים שונים, בהתאם לצורת המפרצת, עד למצב שבו אין כניסת דם לתוכה - וכך נמנע דימום חוזר ומתאפשר ריפוי ותיקון המפרצת.
ישנם מקרים שבהם האנטומיה של המפרצות איננה מאפשרת לשים סלילים, מבלי לסכן את החולה - ולכן מכניסים בלון שחוצץ בין המפרצת לעורקים ומגן עליהם; ורק בשלב הבא מכניסים את סלילי הפלטיניום ( כך שיוצרים צוואר מלכותי בזמן הכנסת הסלילים).
בחולים עם מפרצת שלא דיממה, קיימת אפשרות להכנסת סטנט, תומך מתכתי בצורת רשת, המגן על העורק -ומסייע בסגירת המפרצת.
מהם הסיכונים בצנתור?
הצנתור נחשב להליך הבטוח ביותר והסיכון לסיבוכים בו עומד על שיעור של 4%, לעומת 7%-8% בהליך ניתוחי. עם זאת, כמו כל פעולה פולשנית, גם צנתור טיפולי לתיקון מפרצת מוחית - אינו חף מסיכונים ומסיבוכים. הסיבוכים כוללים דימום מאזור החדרת הצנתר במפשעה, פגיעה בכלי דם מוחיים (כתוצאה מהיווצרות קרישי דם) ודימום מהמפרצת, בזמן הטיפול בה.
כאשר מפרצת מדממת גורמת לדימום תת-עכבישי , הימצאותו של הדם במעטפת המוח, איכן שאינו אמור להיות יכול לגרום לסיבוכים , חלקם אף קשים ביותר , עד שלושה שבועות מרגע הדימום.
כך למשל : החולה עלול לפתח הידרוצפלוס - הרחבה של חדרי המוח, כתוצאה מחוסר ספיגה של נוזל מערכת העצבים, מה שמצריך החדרת נקז זמני.
סיבוך תגובתי אחר לדימום הוא תאי הדם החופשיים במעטפות המוח, המשחררים חומרים רעילים הגורמים להתכווצויות כלי הדם. תופעות אלה עלולות להופיע בטווח 3-20 יום לאחר הטיפול ולגרום לאירוע מוחי, שמביא לנכות קשה ואף למוות.
ניתן למנוע בדרך כלל סיבוך זה הן על ידי טיפול תרופתי מתאים ביחידת הטיפול נמרץ ובמקרים קשים יותר באמצעות צנתור.
מהו תהליך השיקום?
לאחר הצנתור, עוברים החולים להמשך טיפול רפואי ביחידה לטיפול נמרץ - משך האשפוז של חולים המטופלים במפרצת שלא דיממה (אלקטיבית), הוא בין יומיים לשלושה; ומשך האשפוז של חולים עם דימום תת-עכבישי תלוי בחומרת מצבם הנוירולוגי, בהגיעם למיון. במקרים שבהם ניתן מענה מהיר למפרצת המדממת והחולה הגיע למיון במצב קל עד בינוני, רוב הסיכויים הם שהמטופל יחזור לתפקוד מלא - לאחר תקופת השיקום.
לאחר תום תקופת ההחלמה והשיקום, מתבצע בחולים מעקב בצנתור אבחנתי, כשלושה חודשים עד שנה לאחר הטיפול, במטרה לוודא שהמפרצת נותרה סגורה. לאחר מכן, מתבצע מעקב שוטף באמצעות MRI, עד 3-4 שנים לאחר הטיפול. אם המפרצת נותרה סגורה, מופסק המעקב.
ד"ר יעקב אמסלם הוא מנהל היחידה לנוירו-רדיולוגיה פולשנית בבית החולים שערי צדק בירושלים.
סייעה בהכנת הכתבה: יערית טרבלסי, כתבת Zap Doctors.
